- 登入
- 註冊
婦產科醫師親自寫的多囊性卵巢完整Q&A – 我該吃肌醇Inositol或是黃連萃取物Berberine嗎?

一般多囊性卵巢的診斷標準是?
多囊性卵巢本身是一種症狀多樣性很高的問題,所以要診斷的標準並不完全一致。從美國在1990年的NIH美國國家衛生院首次提出的標準中,需有同時具備以下這兩點準則
(1)臨床上或抽血數值中有高雄性素(Hyperandrogenism)
(2)慢性無排卵(Chronic anovulation)
前者在我們亞洲女性主要就是全臉的青春痘(學名:痤瘡)以及落髮,這點在西方人比較會是以多毛為表現,除了一般的恥毛跟腋毛特別茂盛之外,甚至會長出濃密的手毛、腳毛跟身體軀幹的體毛等等;而針對慢性不排卵的話就是俗稱的月經不規則啦,簡單的分辨就是一年的月經少於八次或每次周期都要超過35天等等。
但因為NIH本身的診斷標準過於嚴格,將沒有那兩者的多囊全部排除了,因此目前我們並沒有使用這個標準。
再來時間走到了2003年,當年在荷蘭鹿特丹召集了一群專家學者,來自歐洲人類生殖醫學會跟美國生殖醫學會,這群專家共同制定了目前我們最常使用的「鹿特丹準則(Rotterdam Criteria)」
只要符合以下三項中的任兩項,即可診斷多囊性卵巢
(1)稀發排卵或無排卵(Oligo- or anovulation): 每年月經少於八次
(2)臨床或生化性高雄性素 : 油性皮膚、痘痘、多毛、落髮等問題
(3)卵巢呈多囊外觀(PCOM): 需超音波輔助看到多泡的卵巢
- 每側卵巢 ≥ 12 顆卵泡(2–9 mm),或卵巢體積 > 10 ml
而在後續2006年則由高雄性素及多囊性卵巢協會(Androgen Excess & PCOS Society)再制定了新的診斷準則,這次他們非常強調的是一定要有高雄性素(Hyperandrogenism)的表現,若沒有則就不是多囊,但這樣的準則一樣過於嚴苛,會使得很多「隱性多囊」流離失所無法被診斷,因此現在我們也沒有在使用這樣的標準。仍然是以鹿特丹準則為我們的診斷標準。
我們看完以上再稍加思考一下,便會知道其實這些所謂的診斷標準,其實都是專家共識而已。這代表背後仍有很多細節是隱藏在「診斷準則」之外的,這也就是考驗醫師功力的時候了。
尤其是其實很多女性會覺得要去照音波並非容易的事情,而近幾年這一點有了重大的轉變,在最新2023年的各大醫學準則,包含歐洲生殖醫學會ESHRE、美國生殖醫學會ASRM及各大著名期刊(FIGO、Fertility and Sterility、Human Reproduction)其實都有提出,我們可以利用驗卵巢存量(AMH)的數值來判斷她是否有排卵,因為照理說卵巢存量AMH是會隨著年紀逐漸遞減,但若抽血出來的數值遠高於正常值,一般來說是大於5ng/ml,也可以取代超音波來讓我們知道說,妳可能是多囊性卵巢症候群的一員!
多囊性卵巢的致病原因是?
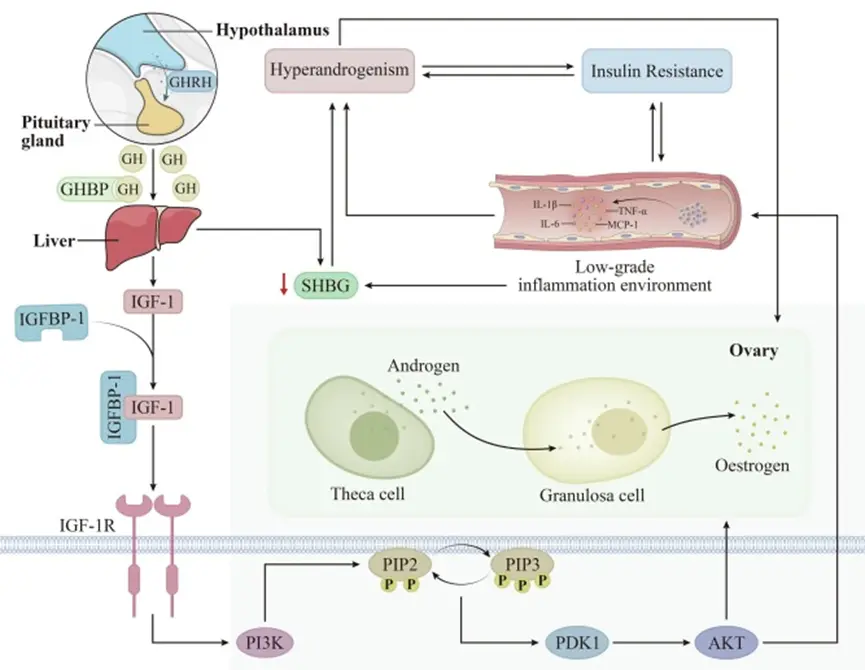
When IGF-1 Meets Metabolic Inflammation and Polycystic Ovary Syndrome
多囊性卵巢症候群PCOS的致病原因有多個起頭,一開始為多囊的體質,也就是相關基因(YAP1、DENND1A、FSHR)會造成腎上腺製造過多的男性荷爾蒙(雄性素,其中最有名的就是睪固酮)。
而這個過高的雄性素又會繼續惡化多囊性卵巢本身已經較差的醣類代謝能力,造成所謂的「胰島素阻抗」,這背後的意義就是我們吃下去的醣份比較不容易進入細胞被儲存,反而在血液中流竄造成高血糖跟脂肪累積。
再續著胰島素阻抗的路徑下去,會發現繼續造成了低度的慢性發炎,這會使得我們體內有一種荷爾蒙的鑰匙「性激素結合球蛋白(SHBG)」數量下降,造成剛剛提過的雄性素過高繼續堆高;事情還沒結束,胰島素阻抗會使得另一種胰島素生長因子結合蛋白(IGFBP-1)下降,引發後續過高的胰島素生長因子(IGF-1)變高,再進一步把雄性素堆得更高。
而我們的卵泡在早期的確是需要男性荷爾蒙來生長的,但後期反而需要雌激素。所以過高的男性荷爾蒙就會使得大量卵泡只能生長到早期就停止,這也是為何多囊性卵巢症候群有時在超音波下會看到許多長不大的小卵泡。
但若這位多囊女性的肌肉量很低,又會呈現不同的樣貌,肌肉量太低會造成胰島素生長因子(IGF-1)太低,反而也會惡化卵泡的生長環境。這也是為何我總是耳提面命要個案記得要增肌。
而根據最新的相關研究也證實,多囊性卵巢的腸道中的擬桿菌屬(Bacteroides)比例較高且整體的腸道菌多樣性較低。但亞洲跟歐洲的菌叢也因為飲食習慣不同而有差異,但腸胃道菌叢也絕對是需要同步改善的部分。
多囊性卵巢本身的致病機轉相較複雜,這也是為何我會著重在胰島素阻抗、雄性素過高、慢性發炎以及腸胃道菌叢等全面狀況來著手治療。
就算月經都正常來,妳也可能是「隱性」多囊性卵巢!
許多人被診斷出多囊之後會覺得非常疑惑說:「但是我月經都正常來啊」。這就是容易被人所忽略的「隱性多囊」。「隱性多囊」的真正關鍵在於:雖有定期出血但並沒有真正排卵,而這其中的關鍵就在卵泡必須真正長大並且排卵,才算是一個完整的月經週期,正常的月經量應該在前三到四天會偏多,大部分會在七天內結束。
而我在門診遇到的隱性多囊,通常會符合以下幾點狀況:
- 月經週期可能規律,但經血量通常不多,而且經血有時候是偏深色且時常持續一周以上仍持續點狀出血:這代表的意涵就是妳的卵泡並沒有完全長大,所以子宮內膜雖然有增厚,卻沒辦法完全剝落,所以出血量不多也流不乾淨。醫學上稱為無排卵性出血(Anovulatory Bleeding)。
- 長期備孕失敗:這點其實也源自於「沒有排卵」,所以妳會在測量基礎體溫時找不到增高點。如果妳真的是有想要有生育計劃的,且年齡大於35歲的話,我會建議在沒有防護的性行為半年就可以就診檢查。一般不孕的定義是一年沒錯,但多囊女性不只需要檢查,往往還需要一陣子調理身體,建議抓足夠時間會比較適合。
- 容易水腫、情緒變化大:這點是一般傳統醫師比較少著墨的部分,一個月經正常的女性,她體內的雌激素跟黃體素是會彼此消長的,但在不排卵的隱性多囊中卻處於「雌激素」為主的狀態中。而雌激素除了造成水腫跟情緒容易憂鬱低落外,我們更害怕的是後續的癌症風險,像是乳癌跟子宮內膜癌,這點我們在下面繼續詳細分享。
以我的經驗來看,隱性多囊有比較高的比例是體態偏瘦的,正因為沒有肥胖問題加上每個月都有類似月經的「出血」,讓這一族群的女性不會意識到自己可能有多囊性卵巢的問題,麻煩的是這類女性因為有多囊,所以仍有潛在的醣類代謝問題,因此如果真的量測體脂也常常都大於30%,就是俗稱的「泡芙人」,需要一整套的生活系統調整來改善。
多囊性卵巢的遺傳性高嗎?
就全基因關聯分析(GWAS)來看,多囊性卵巢症候群的遺傳比例「至少」約占了10-12%,因為這裡面仍有許多未被發現的遺傳關聯性。這個未被證實的遺傳比例,如果從家族來看就更清楚了,因為若你有確診多囊性卵巢症候群的話,你媽媽也有多囊的比例有24-35%、你姊妹也有多囊的比例則是32-40%,遠遠高於一般族群。
但這中間需要特別說明,許多人其實一開始並未發病,是在併發肥胖或極大的生活壓力下才發病的,而家族間往往會共享類似的飲食習慣或肥胖基因(FTO基因等等),這也間接導致同一家族間的發病率較高。
但如果你一直聚焦在是媽媽遺傳多囊性卵巢給你的,那就可能會忽略另一塊重點,那就是你爸爸可能也是傳遞多囊性卵巢的基因的源頭。
在討論這個之前,請你先問自己一個問題,那就是難道多囊性卵巢的基因**「只有在女生身上有嗎?」這個答案當然是否定的,因為許多男性身上也流淌著多囊性卵巢的基因,只因為他們沒有月經所以無法以亂經來表現,但這群男性會更容易有雄性禿、茂盛的青春痘等表現,我們稱這類男性為「男性型多囊性卵巢症候群(Male Equivalent Polycystic Ovarian Syndrome)」。
當這類基因所擁有相同的荷爾蒙狀態來到男性身上時,狀況就完全不同了,這樣雄性素特別高昂的男性不只生育能力完全正常之外,他們也會更強壯、更有侵略性,如此陽剛的特質其實在兩性的求偶中是具有吸引力的,這種隱性的演化優點其實為許多人忽略,但這就是多囊基因能持續在族群中傳遞的原因之一。
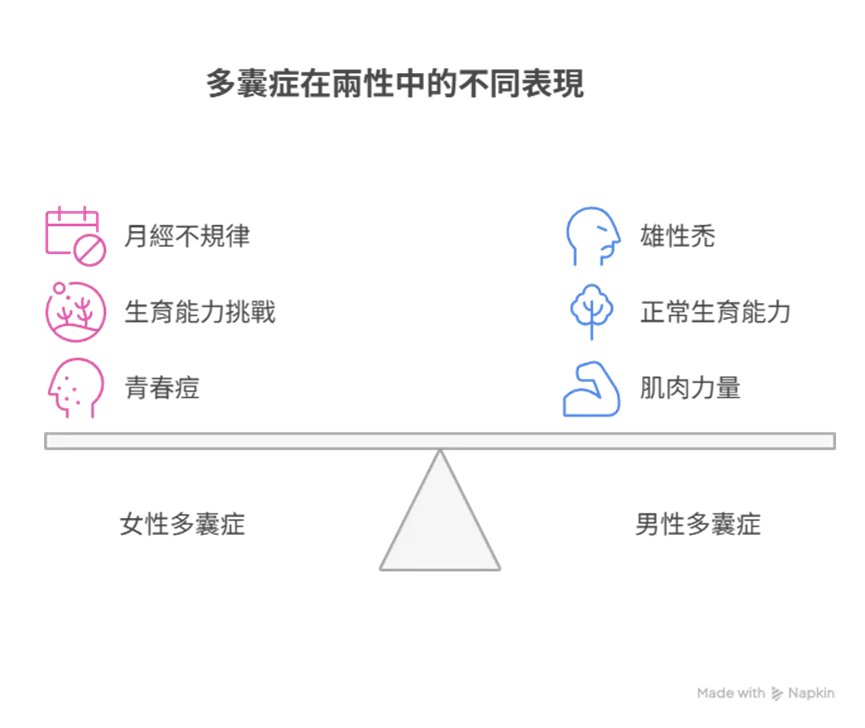
所以,回家看看你的爸爸是否有雄性禿、鬍鬚、身上毛髮過多等問題,這些可能都暗示著你的爸爸有著雄性素高於一般男性的表現,說不定你的多囊性卵巢的問題可能就是來自於爸爸!
多囊性卵巢該檢查些什麼?
正因為多囊性卵巢是一種代謝跟別人不同的表現,所以抽血的重要性其實遠遠大於超音波,以下我會分為一定要做的重要檢查項目,跟可額外提供資訊的部分來做說明。
重要檢查項目 :
- FSH(濾泡刺激素) : 由腦下垂體分泌,負責讓卵泡長大的重要激素,以多囊性卵巢來看可能正常或偏低,需包含以下的LH(黃體成長激素)一起看才最準。
- LH(黃體化激素) : 一樣由腦下垂體所分泌,有三個功能,一是讓小的卵泡能夠長大;二是讓卵巢能夠分泌「雄性素」;三則是在對的時間能夠促進排卵。在多囊性卵巢中LH常常是偏高的,尤其是不排卵的類型更是如此。
- LH/FSH : 檢查這個比例的意義,是為了觀察腦下垂體對卵巢的刺激是否「偏向LH」,多數人的範圍會落在1-2之間,但若你的比值是大於2且又有常態月經不規則的狀況之下,就真的更像是多囊性卵巢的樣貌了。
- E2(雌二醇) : 是停經前女性體內主要的女性荷爾蒙來源,可以反映卵泡是否有成熟,可藉此來判斷體內卵泡生長狀況以及子宮內膜增生風險。
- E1(雌酮) : 一般醫院較少檢驗,但這是女性體內的另一種雌激素,主要是由脂肪細胞轉換而來,若太高可能暗示著體脂過高之外、也與慢性發炎有關,若本身雌激素的肝臟代謝有問題,則此雌激素會大幅增加你的婦科癌症機率。
- Testosterone(睪固酮) : 是雄性素中最常見的種類,此報告代表血液中「所有」睪固酮的量,很多醫院都只驗這個檢查是否有多囊性卵巢。但多囊性卵巢在這個數值中幾乎不會有異常的高,如果真的很高反而要小心是否是卵巢或腎上腺有其他腫瘤造成。
- Free testosterone(游離睪固酮) : 雖然只佔了睪固酮總量的1-3%,但是是真正能直接進入細胞、發揮作用的雄性素,這個檢驗比上一項的睪固酮更有參考意義。最好要能夠搭配性激素結合球蛋白SHBG一起看。
- DHT(雙氫睪固酮) : 是睪固酮經由酵素轉換而成,是體內最強的雄性素,跟痤瘡、落髮跟多毛的關係最強。若你有全臉的痘痘、雄性禿或是軀幹、手腳有多毛的症狀,一定要記得檢查這個。
- SHBG(性激素結合球蛋白) : 是肝臟製造的一種載體蛋白,負責的功能是緊緊抓住睪固酮、雌二醇,越高就是把越多荷爾蒙關起來使其無法發揮活性。所以有的時候檢驗報告中的雄性素、雌激素沒有真的很高,但SHBG很低,這代表這些看似正常荷爾蒙仍然在發揮作用,要特別找出SHBG過高或過低原因並治療。
- Progesterone(黃體素) : 排卵後由黃體分泌的激素,可用來確認你是否有排卵,建議在月經的第21-25天抽血做檢查。黃體素若過低也與焦慮、失眠或經前症候群有關。
- HOMA-IR(胰島素阻抗) : 全名是Homeostasis Model Assessment of Insulin Resistance,是多囊性卵巢常見的成因之一,我們利用空腹血糖跟空腹胰島素做計算,來估算你身體在休息狀態下對胰島素的敏感度。正常值在1.4以內;若是1.4-1.9就代表有輕微胰島素阻抗;若是大於2就代表有胰島素阻抗。
- C反應蛋白(CRP) : 是肝臟在發炎時分泌的蛋白質,能偵測「低度慢性發炎」,需同步評估你是否有感染、受傷等問題,多囊性卵巢女性常常有相關異常且與胰島素阻抗、心血管代謝風險都有正相關。
- Homocysteine(同型半胱胺酸) :是甲硫胺酸代謝的中間產物,此代謝過程需要葉酸、維生素B6、B12協助轉換與清除。血中濃度會反映體內的單碳代謝是否順暢。正常值約在5-15 µmol/L之間,在多囊性卵巢中常常會高於正常值,代表胰島素阻抗、慢性發炎等。同時也可用來監測部分多囊性卵巢使用的治療是否處於正常值。
如果可以驗會更好 :
- Androstenedione(雄烯二酮) : 是形成睪固酮的前驅雄性素,可再體內再轉換成睪固酮或後續的雌激素,是一般醫院幾乎不會檢查的項目。但此項目偏高仍然代表有腎上腺相關問題或是會高度懷疑多囊性卵巢。
- DHEA-S(硫酸脫氫表雄酮) : 由腎上腺所製造的雄性素,是比雄烯二酮更前端的檢測項目,若是過高也代表腎上腺分泌的雄性素太強。是個很多人忽略,但應該要一起檢查的項目。
- 雌激素代謝 : 主要原為PCOS 常見這三件事同時發生:(1)無排卵 → 黃體素長期不足 (2)雌激素相對過多 → 婦科癌症風險上升 (3)胰島素阻抗與低度慢性發炎(影響肝臟代謝、腸肝循環與雌激素清除)
以上常見的狀況會使得多囊性卵巢女性的雌激素代謝走向「不理想的狀況」,增加子宮內膜的負荷、增加乳房癌症風險,也干擾腦內神經傳遞物質,讓你長期處於水腫、焦慮、憂鬱等狀況。
4.腸胃道菌相失衡分析 :
這裡包含了腸胃道的菌相分析,以及食物過敏源的檢 測,主要原因是因為我們的腸胃道細菌的生長,最主要就是取決於我們吃進去的食物,同時若懷疑有像是小腸細菌過度生長或是腸漏症等問題,就要開始同步治療。
我有不少多囊性卵巢的個案,也是在調整腸胃道後原本困難減重的部分就突然改善了。
多囊性卵巢超音波照得出來嗎?
先說結論,超音波只是「輔助」。因為多囊性卵巢的重點其實是「內分泌代謝問題」,而不是超音波的影像本身。我們都知道有部分多囊女性的超音波會看到「珍珠狀濾泡(String of Pearls)」的檢查結果(如圖)。
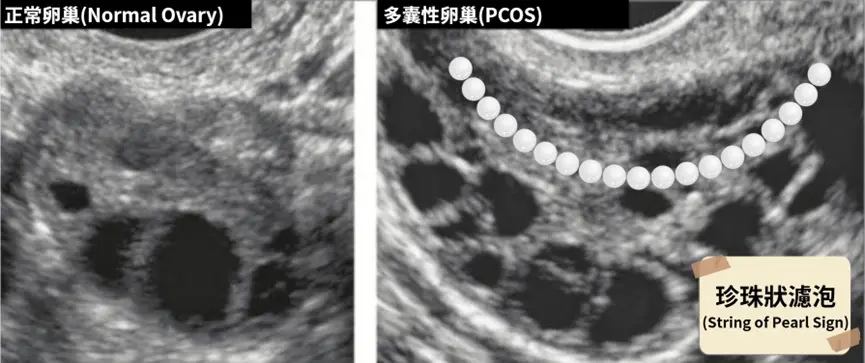
注意我說的重點,只有「部分」多囊女性會看到這個異常。因為卵巢的型態會因為你的多囊嚴重程度、月經週期、調經藥使用與否、甚至是操作者的切面選擇有關,而且很重要我必須說三次:「超音波不代表你的長期狀態」、「超音波不代表你的長期狀態」、「超音波不代表你的長期狀態」。
且超音波異常真正的意涵是,我們在某一個時間切點,看到了你有一群長不大的濾泡。
同時在2023年開始,從歐洲生殖醫學會ESHRE、美國生殖醫學會ASRM、國際婦產科聯盟FIGO等,都提出「卵巢存量AMH」等檢查可以適度取代超音波的建議。
因為當AMH本身就是由一群還沒成熟的濾泡所分泌的,所以當AMH過高的時候(通常大於5ng/ml)就暗示體內可能有內分泌失調導致濾泡長不大,代表你有可能有多囊性卵巢症候群。
最後,多囊性卵巢超音波照得出來嗎?結論是超音波只是評估你是否有多囊的其中一個「線索」而已!還是以檢查的整體結果為主。
多囊性卵巢該補充什麼呢?
針對多囊性卵巢的補充,我們應該把重點擺在改善以下四者
(1)胰島素阻抗
(2)雄性素過高
(3)慢性發炎
(4)腸胃道菌叢失衡
所以我就臨床經驗,精選了以下幾款有幫助的營養素
(一)肌醇(Inositol) :
第一名不用說,肯定是肌醇,肌醇是我們人體自然生成的營養素,主要作用是擔任胰島素的訊息傳遞兵(第二信使),能夠藉由降低胰島素阻抗、提升卵泡對腦下腺垂體的「濾泡刺激素FSH」的敏感度等來幫助卵泡長大、排卵。因此主要的幫助在於讓月經變得更規則並下降癌症風險。

且根據最新的隨機分派實驗來看,肌醇也有助於幫助雄性素下降,所以對於痘痘、落髮跟多毛也有幫助。
但要特別注意幾點,目前市面上有人建議以D-chiro-inositol右旋肌醇搭配Myo-inositol肌肉肌醇40 : 1的比例來做混搭,但其實近期有不少根據研究中的肌醇皆是以搭配葉酸才有以上的效果,所以我建議的劑量是一天至少2000毫克的肌醇搭配葉酸200微克,而標準劑量就是4000毫克的肌醇搭配葉酸400微克,且要使用三個月效果才會逐漸出來,且若你剛好要備孕,一般孕婦根據此劑量就不用額外補充葉酸了。
最後,有些多囊女性有在吃Metformin等藥物改善內在代謝,也很適合搭配肌醇一起使用,因為他們是藉由不同的機轉在改善胰島素阻抗。
誰適合肌醇 : 所有多囊性卵巢女性皆適合,若你有胰島素阻抗(HOMA-IR>2)者、備孕者特別建議,因為多篇研究證實肌醇可以改善妊娠糖尿病跟巨嬰等風險。
副作用 : 肌醇的使用極為安全,無特別副作用或禁忌症。
(二) 小蘗鹼(Berberine又稱黃連萃取物)
黃連萃取物Berberine是一個在國外極度火紅,但在台灣還不是非常多人知道的一種多囊性卵巢好幫手,甚至有人稱他為「天然的Metformin」。
他主要來自於Coptis chinensis(黃連)、Phellodendron amurense(黃柏)等植物屬,他主要可以啟動AMPK路徑,改善肝臟等周邊對醣類的攝取能力,也是改善胰島素阻抗的幕後高人,是黃連萃取物Berberine最主要的核心機轉,所以黃連萃取物Berberine對多囊性卵巢的第一個幫助就是促進排卵且改善月經週期。
而黃連萃取物Berberine除了改善胰島素阻抗之外,更能夠藉由下調NF-Κb、TNF-α、IL-6等發炎物質,來改善多囊性卵巢的慢性低度發炎,除了讓卵泡更容易長大之外,也會對於受孕有幫助(如下圖)。

除此之外,黃連萃取物Berberine還能夠改善卵泡過度產生雄性素的問題,同時上調性激素結合球蛋白,種種調控可以改善痘痘、多毛跟落髮等問題,並且同步改善胰島素阻抗(如下圖)。
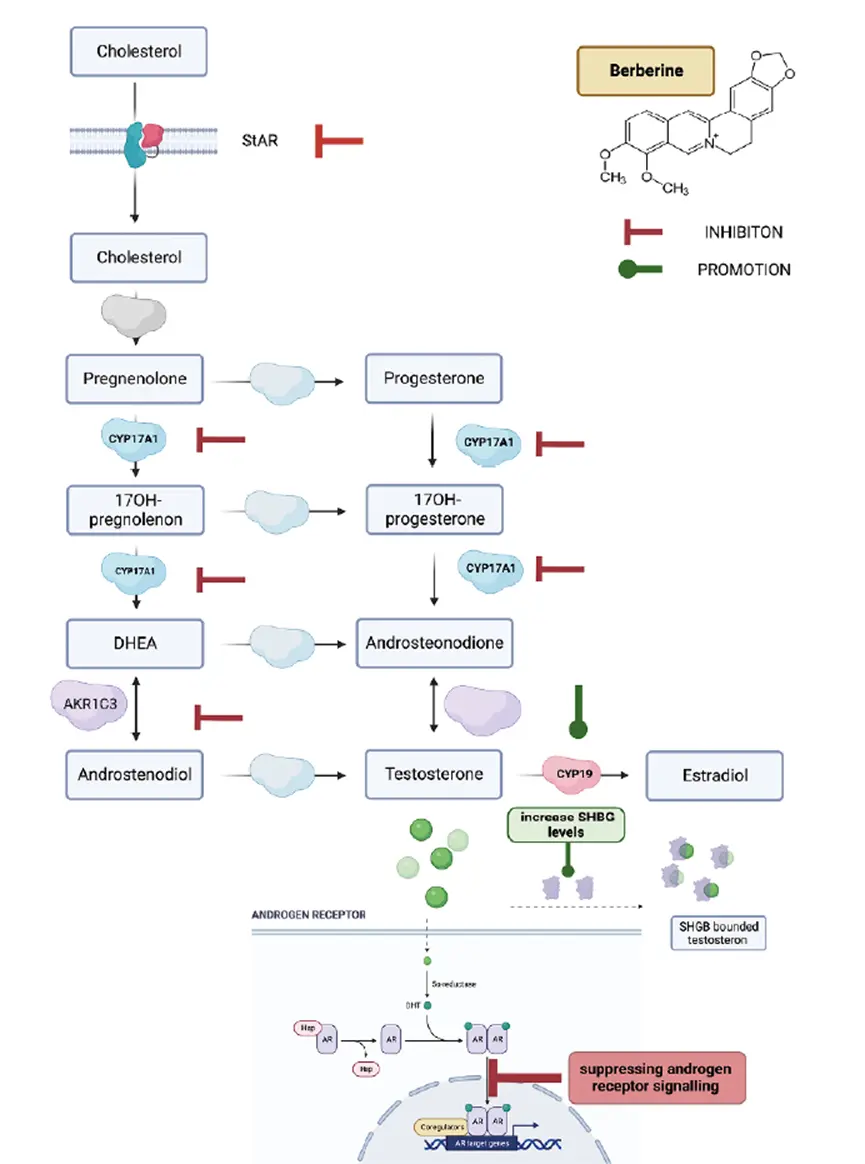
最後,但也是被很多人忽略的,那就是黃連萃取物Berberine能夠調整腸胃道菌叢的失衡,這也是目前對於多囊最新的相關理論,他能夠提升多囊性卵巢體內的短鏈脂肪酸、改善被高脂飲食擾亂的腸胃道菌相組成,這也能進一步改善醣類代謝。
所以,以整體來說黃連萃取物Berberine能夠更全面的改善多囊性卵巢的全貌。
以劑量來說,通常先建議從每天500毫克隨餐開始使用,且一天最高可以到1500毫克,使用期間可以抓8-24週。
誰適合黃連萃取物Berberine : 除了正在懷孕之外,所有的多囊性卵巢女性都可以使用黃連萃取物Berberine,也非常適合搭配肌醇一起使用。但若要搭配Metformin使用的話,要注意腸胃道是否會過於敏感。
副作用 : 低劑量500毫克下其實副作用極少,主要是腹瀉、脹氣、噁心等感覺,建議隨餐分次使用,並緩步上調劑量。
(三)維生素D :
維生素D是近年來非常火紅的營養素,但他確實是有助於多囊性卵巢的營養素。因為維生素D的受體(VDR)不只作用在卵巢、骨骼肌,更會出現在分泌胰島素的β 細胞中,當我們藉由足量維生素D來刺激體內時,可以改善周邊胰島素的敏感性。
且維生素D本身是能夠藉著降低hs-CRP/TNF-α/IL-6來改善多囊女性體內的低度發炎狀態,在備孕的族群中更能夠改善卵子的品質。
就上述的建議檢驗項目中,我們可以知道多囊性卵巢若卵巢存量AMH過高,就代表有長期慢性不排卵的問題,而這篇2020年的統合研究也發現針對多囊性卵巢適度的補充維生素D可以降低過高的卵巢存量AMH數值,改善慢性不排卵的問題(如下圖)。

誰建議補充維生素D : 所有25(OH)D抽血數值不足30 ng/Ml的多囊性卵巢都應該補充維生素D,尤其是合併亂經、肥胖、痘痘等代謝異常型的多囊性卵巢女性更是強烈建議補充。
劑量方面,針對多囊性卵巢並無特定建議劑量,但根據我查訪多項論文結果來看,安全保守的劑量可以抓在每天800-1200IU國際單位,而如果是嚴重缺乏的人(抽血小於20ng/Ml)則可以補到2000 IU國際單位都可以。
(四)薑黃素(Curcumin) :
慢性發炎是這數年來我們越來越注重的議題,一般人若是有慢性發炎的話會出現疲倦、腦霧或甚至是特別容易餓、嗜吃甜食澱粉等症狀。更不用提慢性發炎本就是多囊性卵巢本身的問題之一了。

而薑黃素在幫助發炎方面,已經有數千年的歷史了,他主要來自於薑黃(Curcuma longa L.)的地下莖。薑黃在印度、斯里蘭卡等南亞地區已經被栽培至少數千年,並早就用於像是阿育吠陀等醫學領域之中。而精粹的成分起源是在十九世紀時由歐洲化學家從薑黃之中分離出來,並命名為Curcumin。
薑黃素本身主要是可下調TNF-α、IL-6、CRP等發炎物質,改善多囊性卵巢女性的全身性低度發炎,並同時藉由提升AMPK等機轉來讓肝醣新生跟脂肪生成減少,同時也能夠減少卵巢局部過高的氧化壓力,對卵泡的生成有正向的幫助。

誰適合使用薑黃素(Curcumin) :
多囊性卵巢且合併胰島素阻抗或是肥胖、發炎指數或有明顯慢性發炎症狀者,且搭配運動效果更佳。建議劑量為每天至少500毫克,最高可以到每天1500毫克,且建議搭配像是微粒化或是胡椒鹼等幫助吸收的物質更好。
副作用 : 常見副作用為腸胃道不適,包含噁心、嘔吐、腹痛等,但這些較常發生在高劑量的薑黃素下,且建議飯後食用,可以顯著減少此類副作用。
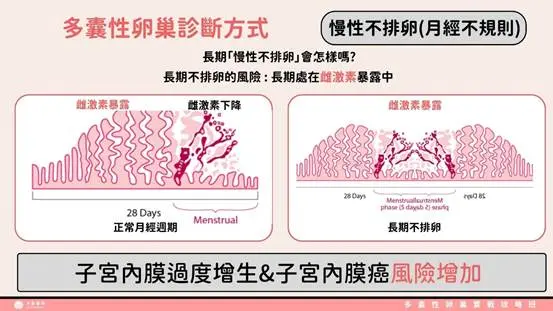
多囊性卵巢會增加癌症風險嗎?
更多詳情請參考「多囊性卵巢實戰攻略班」
會,尤其是子宮內膜癌的風險在長期亂經的女性更是如此,會比平常增加 2 – 5 倍之多,因為長期沒有排卵的狀況之下,女性體內的雌激素濃度長期保持高檔,過度讓子宮內膜組織增生,自然癌變風險上升。目前根據美國生殖醫學會ASRM的建議,並不建議說要例行性的篩檢子宮內膜狀態,除非已經有異常的出血狀況才需要就醫。
但根據預防的觀點來看,我會建議如果長期沒來的多囊朋友,至少三個月催經一次,且如果家族內有子宮內膜癌等家族史或是體脂長期>30%的朋友,是可以檢查內膜狀況,同時要積極降體脂並且改善亂經狀態的。
而除了子宮內膜癌之外,最近的研究也發現多囊性卵巢跟乳癌是有相關的,尤其是雌激素受體陽性(ER+)的乳癌,這也是因為過多的雌激素長期刺激體內「所有」含有雌激素受體的組織所造成的結果。
你能做的事情包含減重之外,如果家族有乳癌病史或你已經驗出有高危險型別的乳癌基因的話,可以提早從35歲就開始做乳房攝影、4D乳房超音波等檢查。
以我看過三百位多囊性卵巢的經驗來看,只要是月經不順的多囊女性,都可以檢測「雌激素代謝」來提早預防癌症風險。
多囊性卵巢可以自然懷孕嗎?還是一定會不孕?
與其說多囊性卵巢不孕,應該說多囊性卵巢「受孕時程較長(Time to pregnancy)」,如果沒有經調理或是藥物輔助的話,平均需要較長的時間才能受孕。這是因為平均有70-80%的多囊女性有慢性不排卵的問題,且這個問題會被本身的肥胖、壓力等因素加重惡化,所以若你的備孕並不緊急的話,調理方面就會建議從改善壓力、睡眠跟減重來著手,且根據研究,減重只要減少5-10%的體重,就可以有感的提升排卵機率。
接著來說,不管你是20%原本可以正常排卵的多囊女性,還是經治療後排卵的族群,下一關要面對的是多囊性卵巢本身的「慢性發炎」問題,多囊性卵巢本身的內分泌失常會使得體內的巨嗜細胞(Macrophage)發育成為容易促進發炎的M1細胞(如圖下左邊),除了破壞卵巢內的環境也會使得胚胎在內膜的發育有障礙,這也是我同步在備孕的族群中會做治療的部分。
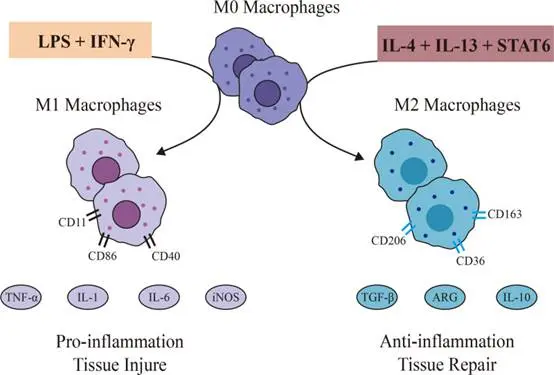
多囊性卵巢的體內環境會偏向左邊等促發炎狀況。PMID: 40295243
以上是針對多囊備孕的治療大方向,剩下的部分包含腸胃道菌叢的改善,以及把重點的發炎項目跟抗氧化能力拉回「優於」正常值的部分,就需要檢測跟門診追蹤治療了。
多囊分型表請加入官方Line並輸入「分型表」取得
想知道更詳細的多囊性卵巢自我保健改善方式
可以參考我的
「多囊性卵巢實戰攻略班」
除此之外,也可以直接來看診諮詢或是觀看網路免費介紹影片
若你在別的縣市,可以先參考全套荷爾蒙檢查
基礎A套餐即可診斷多囊性卵巢
完整B套餐包含有雌激素代謝、胰島素阻抗等代謝狀況
完整備孕請看D套餐
大象醫師選品店(VIP碼onlyforyou8)
回首頁看更多文章
延伸閱讀 : 皮下避孕器
延伸閱讀 : HPV疫苗,原來男女都該打
延伸閱讀 : 產後減重跟平常減重並不一樣 – 婦產科醫師 : 如果沒有注意這三點,那難度大增!
延伸閱讀:備孕必看 : 從亂經、不孕到產後憂鬱,原來也是甲狀腺在作亂。功能醫學大象醫師這樣說
參考資料:
- Li X, Lin S, Yang X, Chen C, Cao S, Zhang Q, Ma J, Zhu G, Zhang Q, Fang Q, Zheng C, Liang W, Wu X. When IGF-1 Meets Metabolic Inflammation and Polycystic Ovary Syndrome. Int Immunopharmacol. 2024 Sep 10;138:112529. doi: 10.1016/j.intimp.2024.112529. Epub 2024 Jun 27. PMID: 38941670.
- Bi K, Chen M, Zhao Q, Yang T, Xie W, Ma W, Jia H. The shared genetic landscape of polycystic ovary syndrome and breast cancer: convergence on ER + breast cancer but not ER- breast cancer. Breast Cancer Res. 2024 Nov 25;26(1):161. doi: 10.1186/s13058-024-01923-5. PMID: 39587695; PMCID: PMC11587662.
- Johnson JE, Daley D, Tarta C, Stanciu PI. Risk of endometrial cancer in patients with polycystic ovarian syndrome: A meta‑analysis. Oncol Lett. 2023 Mar 8;25(4):168. doi: 10.3892/ol.2023.13754. PMID: 36960190; PMCID: PMC10028221.
- Moridi I, Chen A, Tal O, Tal R. The Association between Vitamin D and Anti-Müllerian Hormone: A Systematic Review and Meta-Analysis. Nutrients. 2020 May 28;12(6):1567. doi: 10.3390/nu12061567. PMID: 32481491; PMCID: PMC7352921.
- Chen W, Miao YQ, Fan DJ, Yang SS, Lin X, Meng LK, Tang X. Bioavailability study of berberine and the enhancing effects of TPGS on intestinal absorption in rats. AAPS PharmSciTech. 2011 Jun;12(2):705-11. doi: 10.1208/s12249-011-9632-z. Epub 2011 Jun 3. PMID: 21637946; PMCID: PMC3134654.
- Zhi Wang, Kexin Nie, Hao Su, Yueheng Tang, Hongzhan Wang, Xiaohu Xu, Hui Dong, Berberine improves ovulation and endometrial receptivity in polycystic ovary syndrome, Phytomedicine, Volume 91, 2021, 153654, ISSN 0944-7113.
- Shen W, Qu Y, Jiang H, Wang H, Pan Y, Zhang Y, Wu X, Han Y, Zhang Y. Therapeutic effect and safety of curcumin in women with PCOS: A systematic review and meta-analysis. Front Endocrinol (Lausanne). 2022 Oct 27;13:1051111. doi: 10.3389/fendo.2022.1051111. PMID: 36387924; PMCID: PMC9646792.
大象醫師選品店(VIP碼onlyforyou8)
加入官方Line看更多資訊
全省預約荷爾蒙檢測
追蹤我的IG
直接預約實體看診
地址 : 三重區光復路一段45號二樓之一
電話 : 02-2999-0995





